Resumão Científico Semanal: Melhores práticas no manejo do paciente grave diagnosticado com COVID-19
Hoje abordaremos uma das publicações recentes mais importantes voltadas para a assistência ao paciente grave diagnosticado com COVID-19. "Intensive care management of patients with COVID-19: a practical approach", publicado no Annals of Intensive Care em 18 de fevereiro deste ano, é uma revisão que nos traz um consenso de vários especialistas sobre o manejo atual do paciente grave neste contexto clínico, desde os critérios de admissão em unidades de terapia intensiva (UTI) até o tratamento específico.
Imagem: G1
Intensive care management of patients with COVID-19: a practical approach / Gerenciamento de terapia intensiva de pacientes com COVID-19: uma abordagem prática
A revisão, cuja autoria principal é de Dra Ludhmilla Hajjar, uma das maiores referências da atualidade no tratamento e pesquisa relacionados à doença, traz tópicos detalhados sobre cada eixo. No tópico Critérios de admissão na UTI para pacientes adultos infectados com COVID-19, são apresentadas estatísticas a respeito da porcentagem de pacientes que evoluem com o quadro mais grave da doença e é enfatizada a importância de monitorização contínua desses casos, a considerar o alto risco de evolução para SDRA moderada a grave. Os critérios para admissão em UTI citados no artigo são:
- Necessidades de oxigênio iguais ou superiores a 6–8 l / min para atingir uma saturação periférica de oxigênio ≥ 90–92%,
- Insuficiência respiratória;
- Choque;
- Disfunção orgânica aguda;
- Pacientes com alto risco de deterioração clínica.
O artigo ainda deixa claro que, muitas vezes, devido à escassez de leitos de UTI, geralmente apenas pacientes que necessitam de intubação e ventilação mecânica invasiva acabam sendo admitidos.
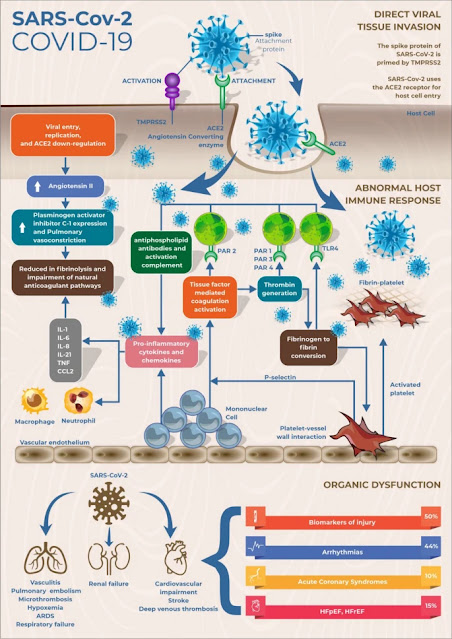
Seguindo para o segundo tópico, Comprometimento pulmonar, fisiopatologia e estratégias de ventilação, os autores evidenciam o principal problema relacionado à insuficiência respiratória na COVID-19: os pacientes apresentam disfunção endotelial intensa com estado tromboinflamatório.
Em se tratando de ventilação não invasiva, é lavada em consideração a sobrecarga no sistema de saúde, no sentido de não haver ventiladores mecânicos para todos os pacientes. Portanto, apesar de ser uma recomendação fraca, com evidência de baixa qualidade, tanto a European Society for Intensive Care Medicine (ESICM) como o National Health Service of England (NHS-England) recomendam o uso ventilação não invasiva (se é melhor BiPAP ou cateter nasal de alto fluxo, isso ainda está em debate). E sobre a prona em pacientes NÃO intubados, ainda está em discussão seu real benefício. Boa parte dos pacientes têm melhora nos padrões de oxigenação após o procedimento, porém, no retorno à posição supina, metade deles mantém esses parâmetros. Portanto, são necessários mais estudos.
Em relação à ventilação invasiva, manteve-se em destaque a importância da avaliação da relação paO2/FiO2 para tomada de decisão e da VM mantendo o objetivo de um volume corrente de 4 a 8 mL/kg (peso predito) e pressão de platô inferior a 30 cmH20. Além disso foi reforçada a hipótese da existência dos dois fenótipos: tipo L e tipo H. Sendo assim, foram demonstradas as orientações para ventilação de acordo com cada fenótipo.
- Toxicidade direta do vírus;
- Inflamação;
- Trombogênese;
- Lesão endotelial;
- Hiperestimulação simpática;
- Miocardite;
- Hipoxemia;
- Vasoconstrição;
- Distúrbio de oferta / demanda;
- Baixa reserva cardiovascular e respiratória;
- Infecções secundárias
Os achados mais comuns no ecocardiograma foram: dilatação e disfunção do VD em primeiro lugar e VE em segundo, e disfunção diastólica e sistólica do VE. Até 95% dos pacientes que precisaram de ventilação mecânica invasiva evoluíram com necessidade de vasopressor. Sendo assim os autores enfatizam o objetivo de recuperação da pressão arterial e otimização do débito cardíaco no tratamento do choque (noradrenalina foi destacada como primeira escolha e vasopressina em associação quando necessárias doses maiores de noradrenalina. Dobutamina foi considerada droga inotrópica mais utilizada). Outro ponto que vale a pena ressaltar é que a ocorrência da trombose microvascular pulmonar pode aumentar a pós-carga do VD (aumento da resistência vascular pulmonar). Sendo assim, os autores enfatizam que o aumento da pós-carga e da pré-carga do VD pode resultar em dilatação do VD, em um desvio septal em direção ao ventrículo esquerdo (VE) e na diminuição do enchimento do VE, levando o paciente ao colapso hemodinâmico. Também foi enfatizada a importância do uso criterioso de fluidos, visto que hiper e hipovolemia podem trazer péssimas consequências. Sendo assim, é importante pesar risco/benefício para a tomada de decisão na administração de fluidos, considerando uma estratégia conservadora sendo a mais indicada. Prona e vasodilatadores inalatórios (Óxido Nítrico), podem trazer benefícios em relação ao VD, por diminuir sua pós-carga. E claro, não poderia ficar de fora o suporte com ECMO veno-venosa ou veno-arterial, que é indicado para pacientes com hipoxemia refratária e/ou necessidade de altas doses de DVA a despeito de disfunção cardíaca. O trabalho considerou questões estruturais para os países de baixa renda, mas deixando claro o benefício dessa terapia ao redor do mundo.
O quarto tópico, Insuficiência renal, fisiopatologia e estratégias de tratamento, deixa clara a alta mortalidade de pacientes com COVID-19 que evoluem com Lesão Renal Aguda. Foram citados trabalhos que demonstraram ação direta do vírus nos túbulos renais e ocorrência de lesão tubular aguda. Os autores explicam os 3 principais mecanismos envolvidos na ocorrência de lesão renal aguda nos pacientes com COVID-19: lesão por citocinas, interferência do órgão e efeitos sistêmicos da infecção. Ainda conforme o estudo, "o tratamento conservador inclui: diuréticos de alça de dose adequados (orais ou intravenosos) para sobrecarga de fluidos e controle ativo de hipercalemia e acidose metabólica com quelantes de potássio e bicarbonato de sódio. Para pacientes que não respondem ao tratamento conservador, a TRS [terapia de substituição renal] é indicada."
O quinto tópico do artigo fala sobre Comprometimento metabólico e estratégias de tratamento. Os autores explicam os mecanismos fisiopatológicos que relacionam pacientes diabéticos e COVID-19, e enfatizam a importância do controle glicêmico nessa população. De acordo com o trabalho, a principais estratégias são:
- Monitorar os níveis glicêmicos em pacientes infectados;
- Controle glicêmico em pacientes já sabidamente diabéticos: coleta de glicose plasmática, eletrólitos e pH;
- Indicação liberal para uso precoce de insulina intravenosa em casos graves (SDRA e choque), evitando o uso subcutâneo;
Objetivos terapêuticos:
- Glicemia entre 72 e 144 mg/dL ou 4–16 mmol/L;
- Em pacientes idosos (> 70 anos) ou frágeis: glicemia mínima de 90 mg/dL ou 5 mmol/L
No tópico de Tratamento específico os autores enfatizam o Remdesivir como terapia mais promissora comparada a lopinavir / ritonavir , mas ainda é utilizado por compaixão já que faltam terapias antivirais devidamente comprovadas. Também foram demonstradas as evidências para cloroquina, hidroxicloroquina e outros. Foi destacado o uso dos corticosteroides com impacto na redução de mortalidade no paciente grave. Também foram citados diversos imunomoduladores, com destaque para o tocilizumab. Com relação ao plasma convalescente, mesmo com seu uso recomendado em outras doenças, como no caso da infecção por Influenza, ainda são necessários melhores estudos que esclareçam seu benefício em pacientes com COVID-19. Os autores também realizaram uma ampla discussão a respeito do tratamento antitrombótico. Foi proposto um algorítmo para avaliar o risco de trombose e apresentar sugestão de tratamento. Segundo os autores "os dados ainda são insuficientes para identificar aspectos críticos relevantes para os planos terapêuticos, como a melhor escolha do medicamento, sua posologia e horários de administração, bem como a duração do tratamento." Vale lembrar que essa estratégia requer o uso de protocolos institucionais rígidos que permitam vigilância e intervenção rápida caso ocorram complicações.
Os autores finalizam o artigo destacando dilemas éticos e deixando claro que não há tratamento específico comprovado. Existem muitos desafios na prática clínica. O fato é que a qualidade no atendimento desses pacientes está relacionada a melhores desfechos. Para ler o artigo na íntegra, CLIQUE AQUI.
Gostou do conteúdo?! Deixe seu comentário!






Amei o conteúdo, muito obrigado por sempre esta trazendo atualizações.
ResponderExcluirPerfeito. Show!!
ResponderExcluir